王程医生的科普号
- 精选 “慧”看肺结节王程 主任医师 锡山人民医院 胸外科4081人已读
- 精选 肺CT报告中的GGN或GGO到底是啥东西?到底是不是癌?
(一 )GGN or GGO 是啥东西? 答:肺毛玻璃样结节影(GGN)指存在于肺内的局灶性密度增高影,但其密度又不足以掩盖经过其的支气管血管束,状似门窗磨砂玻璃而得名。肺毛玻璃样密度影(GGO)是指肺内浸润性病变阴影,其密度均匀,状似毛玻璃。 看来GGN和GGO说的一个事儿。 (二)它们是咋出现的? 答:1.肺泡的气腔内有液体(如水肿)或出血,导致CT值增加;2.肺间质因炎症、水肿、纤维组织增生或因肿瘤等原因而增厚时,造成每个像素内“组织”量增多而空气量相对减少,CT值亦随之增加;3.在呼气终末时,肺泡内空气量减少,肺间质虽正常但单位像素内肺泡壁的数目增加,亦可造成毛玻璃样密度。 (三) 它们都长什么样?图1 GGN的Suzuki分类(A.均匀一致的毛玻璃样密度;B.半实变密度,均匀一致;C.晕征不均一超过50%;D.混合密度,不均一超过50%;E.实性/毛玻璃样密度<50%;F.纯实性)病因诊断之一:良性病变诊断标准病因鉴别局灶性间质纤维化或机化性肺炎 这是造成非肿瘤性GGO的主要病变(图2、3),局灶性间质纤维化在相当长时间的随访中可没有任何变化,CT上的特征和肿瘤性GGO可以非常相似。然而,大多数局灶性间质纤维化表现有内凹的边缘及多边形的外形,有助于与恶性肿瘤鉴别。此外,局灶性间质纤维化病灶内可含有实性成分,此实性成分多与纤维化病灶和肺泡萎陷有关。图2 患者男性,47岁。良性纯 GGO 结节。A.薄层CT扫描显示右上肺叶一个7 mm的纯结节GGO;B.薄层CT显示病变6个月后不减少或不消失。病理检查示局灶性肺间质纤维化图3 A.CT平扫发现右上肺叶部分显示毛玻璃样密度结节,直径测量约17.64 mm,初步诊断为细支气管肺泡癌(BAC)可能,建议3个月随访观察。B.3个月后CT扫描图像显示GGN消失,证实为局灶性非特异性炎症嗜酸细胞性肺炎 可由多种原因引起,其中单纯嗜酸细胞增多综合征及特发性嗜酸细胞增多症可表现为GGO结节,组织学上GGO反映了肺泡内渗出及纤维性改变伴有间质内嗜酸细胞浸润,其中心的实性成分符合嗜酸性细胞脓肿改变(图4)。图4 患者男性,37岁。A.薄层CT扫描显示右上肺叶一个27 mm、含实性密度的毛玻璃样结节影(GGN),边缘模糊,边界不清。检查患者血液嗜酸性粒细胞升高;B.3周后复查CT,病变消失曲霉菌感染 通常表现为中心实性伴周围GGO(CT晕征)。CT晕征代表了与梗死相关的肺泡出血。曲霉菌感染有多种类型,只有血管侵袭性曲霉菌病可表现为GGO的肺结节影(图5)。图5 A.经病理证实为曲霉菌病,边界不清的GGN。病变包括一些周边固体部分和少量的毛玻璃影;B.病理涂片可见曲霉菌落及肺泡内出血其他闭塞性细支气管炎伴机化性肺炎,为一种特发性病变,最常表现为双侧的GGO或实变,病变分布在支气管血管周围,可表现为单个/多个结节或肿块影,病变内可见空气支气管征。胸内的子宫内膜异位或月经综合征亦可在CT上表现为GGO结节影。大多数患者有妊娠或妇产科手术史,所有的症状和体征均因肺内有异位的子宫内膜组织所致。症状与月经密切相关有助于本病的诊断。此外,经支气管或经胸肺活检可造成局灶性创伤性肺损伤,随即表现为GGO阴影(图6)。肺隐球菌感染也可以表现为孤立或多发的肺结节,伴或不伴周围GGO阴影。图6 局灶性间质纤维化活检及肺损伤病因诊断之二:癌前病变 非典型腺瘤样增生(AAH) 多数发生在上叶,可单发或多发。CT主要表现为纯毛玻璃密度影(GGO),通常病灶最大径≤0.5cm时,考虑为AAH(图7)。AAH一般为圆形或类圆形,边缘光滑,无实性成分,无毛刺、胸膜牵拉或血管汇集等征象,极个别案例发现大到1~2cm。图7 患者女性,54岁。AAH。薄截面CT扫描脉窗显示左上肺叶一个7 mm纯毛玻璃结节。病理显示肺泡壁增厚,内衬可见单层的非典型立方样肺泡原位腺癌(AIS) 新分类中的AIS,在CT上通常表现为最大径≤3cm的纯毛玻璃结节灶(图8)。病理上AIS为局限性,肿瘤细胞沿肺泡壁呈鳞屑样生长,无间质、无血管或无胸膜浸润的小腺癌(≤3cm)。黏液AIS罕见,表现为一个单发实性结节。图8 A、B为某患者左肺上叶两幅连续的CT轴位图像,图B是随访6个月后。图A显示一非实性结节,包含几个微小泡沫样的实性密度;包括图B在内的其他层面都表现为非实结节。手术后病理证实为AIS。如果连续随访的CT图像显示病灶的实性密度随时间推移不断增加,则说明AISAB 是浸润性的早期征兆微浸润腺癌癌((MIA) 包括非黏液MIA和黏液MIA。非黏液MIA可能会出现一个小的固体成分,相应的区域间质浸润测量<5mm,所以可表现为部分实性的GGN或一个纯的GGN(图9);黏液MIA更加少见,但主要以实性结节为CT表现。图9 患者女性,70岁。图A(轴向)及图B(通过右上肺叶冠状位)显示,主要表现为含有的固体成分中小于5 mm的GGN。病理证实为MIA浸润性腺癌 鳞片状伏壁增长模式为主的浸润性腺癌通常表现为固体或部分实性结节,很少案例表现为纯GGN(图10);浸润性腺癌其余的亚型在CT上通常呈现固体或固体为主的结节,预后要明显差于鳞片状伏壁增长模式的浸润性腺癌,尤其是固体型和微乳头型。图10 患者女性,70岁。表现为纯GGN的浸润性腺癌(鳞屑样生长为主)。图A~F为2005-2010年左下肺叶同一病变的CT轴位图像,病灶从最早的微薄的纯GGN逐年呈现大小和密度缓慢递增。最终手术切除证实为鳞屑样增长的浸润性腺癌 (四) 到底啥样的需要手术? 答:以纯GGN表现为主,形态不规整,边界模糊,随访3个月内体积减小或消失,良性可能性大;GGN的数量与其良恶性评判无直接参考意义。对于持久性存在的GGN,主要参考其规模的大小与有无实性成分。相较于病变的大小,固体成分的含有是更重要的,纯GGO如果病灶内出现实体成分,即使病灶≤10mm,恶性程度增加,需要积极手术。
王程 主任医师 锡山人民医院 胸外科10.1万人已读 - 精选 可视化宣教--胸腔镜肺癌根治术
可视化宣教--胸腔镜肺癌根治术(肺叶切除+系统性淋巴结清扫术)常规三孔法动画演示单操作孔、单孔法只是减少了手术切口数量,在胸腔内的操作是相同的,所以不单独演示
王程 主任医师 锡山人民医院 胸外科1608人已读 - 精选 肺磨玻璃结节 · 原位腺癌系列之一:我是谁
我是肺原位腺癌AIS,我的名字源自2011年2月发布的肺腺癌的国际多学科分类新标准。在这之前,我混迹于细支气管肺泡癌中,没有名分。在这之后,我一下子被推到了风口浪尖,万众瞩目。 病理学家对我的定义是不大于三厘米,且肿瘤沿着肺泡壁结构呈鳞屑样贴壁生长。没有基质、血管或胸膜浸润,也没有乳头状或微乳头状结构和浸润至肺泡的肿瘤细胞。并明确的将不典型腺瘤样增生AAH和我AIS一起归为癌前病变。如果将AAH比作腹中的胎儿,那我则是刚刚坠地的婴儿,毫无作恶能力,常常昏昏欲睡(惰性休眠)。 我最怕胸外科医生,他总想给我温柔一刀。尤其现在单孔胸腔镜局切的普及,让我惶惶不安。好在这几年他对我的态度越来越理性,我也暂时苟且。 我最喜欢呼吸内科医生。他们认为肺内正常细胞是不断的由细支气管肺泡干细胞分化而来。但在某些外部环境诱导、某些特定基因突变的情况下,这些干细胞就发生了转化,增殖成为肿瘤干细胞,AAH和AIS就出现了。他们一方面向病人宣教,避免各种肺癌危险因素。另一方面积极研究,想通过药物等诱导我凋亡或转化为正常细胞。这也是我所希望的,因为我本无害人之心。 我最佩服的是放射科医生,他们能用透视眼看到我的前生(已经存在几年了),今生(精准诊断到哪个风险等级了),来生(未来多少年是安全的)。我在胸片中完全隐形,而在肺CT中逃无可逃。 我是个备受争议的矛盾体,即取名癌,又是癌前病变,所以很多专家想来抢沙发评论。 心理系说,他具有多重性格,内心矛盾重重,既有可能从恶,又有可能弃恶。他的主人多是30岁到40多岁的女性,“白骨精”型的人物,工作生活压力大,经常晚睡,便秘,在走向人生辉煌的同时,也最容易忽视自己的健康。他知道自己主人的某些方面出现了问题,所以他想以这种略带极端的方式提醒自己的主人,该歇息调整一下了,该关注自己的内心了。在对生命与成长重新领悟之后,主人会以更完美的身心姿态迈向成功,他的使命也就完成了。 历史系说,祸福相倚相生,他的出现不一定不是好事,也不一定不是坏事,历史总是惊人的相似。他尚未行恶(有的至死也不行恶),便冠以恶名“癌”,人人捉杀,也许若干年后我还他一个良名,他的本性也不会完全从良。 政法系说,B先生(不典型增生)有点不良思想很正常,教育教育就行。Y先生(原位癌)思想偏执,有犯罪倾向,想干坏事,但没任何行动,所以不危害社会,不是罪犯不是坏人,但需密切关注。W先生(微浸润癌)想干坏事,并开始做准备,修路(肿瘤血管)建基地(微小浸润灶),但社会危害非常局限,需要及时收押入牢。J先生(浸润癌)不但想了,而且做了,造成了明确的社会危害,必须格杀勿论。 社会系说,他是个好人还是坏人?这是个问题!如果这成为一种社会普遍现象,这真是个问题!! 保险系说,因为他,我们的保险条文改了又改,也是因为他,我们的投保人哗哗涌来。 这时一个游僧飘过:汝性本善良,然也奈何不了七情六欲,忧郁愤懑,乌烟瘴气之侵扰。人生苦短,名利冗长,一念生灭,回头是岸啊。我当时就泪化了。
王程 主任医师 锡山人民医院 胸外科2527人已读 - 精选 肺磨玻璃结节 · 原位腺癌系列之二:是与不是
我是原位腺癌AIS,是重度的不典型增生,是处于良性阶段的癌前病变。我和AAH都属于肿瘤的浸润前病变,所以是绝对安全的。但我是个关口,我的前身是AAH,我的未来可能升级为MIA(AAH→AIS→MIA→IAC)。医生们常常说的,肺癌防治要抓早抓小,其实说白了就是在抓我!所有的人都梦想把我逮住,嘿嘿,可没那么容易。 有的医院肺CT没有薄层图像,想通过五~七毫米的厚层图像,或者胶片阅片诊断的方式逮住我,真是痴心妄想。 有人说,年轻人的磨玻璃结节GGN,不会首先考虑我。要知道这个年代,年龄不是问题。我的主人越来越年轻,二十几岁,三十几岁的,比比皆是。 有人说,八毫米大小的GGN就是我了,殊不知这会遗漏多少我的兄弟姐妹,这是个不以大小论英雄的时代了。其实我从三四毫米到二十几毫米都是有可能的。 有人说,球形的就是我了。只是球形的病变太多了。而且我也会把自己伪装成不规则形,条形。 有人说,我表现为磨玻璃影,所以对磨玻璃影千万不可掉以轻心。我听了直乐,因为局灶炎症,肺泡出血,纤维灶,炎性肉芽肿,等等,这些同样表现为磨玻璃影的病变,可以帮我打掩护了。其实我是膨胀性生长的,所以会有一个比较清晰的轮廓线,甚至会有一些桑葚样的小分叶。而那些边缘模糊的、不成形的散的表现,可以把我一票否决。 有人说,密度混杂的mGGN就是我了。他们忘了,很多炎症是密度混杂的。其实我绝大部分表现为纯的磨玻璃结节pGGN,密度可以高可以低,可以均匀或不均匀。很多人分不清:混合磨玻璃结节和密度不均的纯磨玻璃结节的区别,造成了很多恐慌,其实前者一定要有实性成分才行。当我有时表现为混合磨玻璃结节mGGN的时候,请记住那里面的实性成分多为肺泡塌陷,肺泡间质增生或者炎性细胞浸润,而不是肿瘤浸润灶。 有人说,测CT值就能区分我,我当时就打了个激灵,这是内行人了。CT值是反映一个病灶增生密实程度,也就是密度的指标。医生在病灶的屏幕图像上画一个小圈圈就能测出来。比如正常肺的CT值是-900多HU,注意了,是负值。如果GGN密度升高到-700多HU,可能就是AAH。再升高到-500多HU,可能就是AIS。再高到-400多HU,可能就是MIA了。但是测CT值也是大有讲究的,要排除血管和囊腔的干扰,同一病灶会测出差别很大的CT值。而且我的密度范围跨度可以从-700到-300HU,这就让不少医生伤透了脑筋,呵呵,想逮我不容易。(上面的CT值只是举例说明,因为不同病期的CT值是有一个区间的,而不同的疾病之间又有交集,这些最好让专业的医生来判断,作为磨友自己最好不要对号入座,免生焦虑)。 有人说,有血管穿过就是我了。其实肺里到处都是呈网状分布的血管,形态自然穿过GGN就没有问题。如果GGN局部血管增强、增粗、扭曲、密集,这就需要关注了。要用dicom格式的薄层图像,多个角度仔细观察才能甄别真伪和风险。有经验的医生凭这一点就能把我一枪击毙。 有人说,有深分叶、细毛刺、胸膜凹陷征、血管集束征就是我了。嘿嘿,这都是老观念了,靠这些抓我已经晚了。但是小空泡、小囊腔的确是我的特征表现。尤其大囊腔伴少量的磨玻璃影,很容易让我在医生眼前蒙混过关。 有人说,每年随访增大的就是我了。其实这只占一小部分,大部分的我是非常惰性的,两三年才会有一点点变化。甚至多年随访大小不变,但是密度、血管和形态等会慢慢变化,非火眼金睛不可辨也。 说到这,大家回过去看,会发现他们就像盲人摸象,都抓住了其中一点。真正高明的医生会把这诸多的方面综合起来,取其不同的权重,做出精准的判断。只关注其中任何一点,以偏概全,都会付出代价的。 因为我的各种征象涵盖面太广,跨度太大。比如,有的AIS是在AAH的基础上有很少量的AIS;而有的AIS是全部都是AIS了,并且有向MIA变化的趋势了,但这两种情况术后病理诊断都是AIS,其实这两种风险是完全不同的,手术指征也是完全不同的。所以有经验丰富的影像医生,会综合各种征象,把我再细分为AIS前期、AIS中期、AIS后期,真正做到了精细化的精准诊断,个体化的精准医疗。 但是就是这样,再高明的医生术前也不可能做出百分之百的正确诊断。大约有5%到10%的GGN非常非常像我,但是术后证实他们会是炎性肉芽肿、纤维灶或淋巴结等。总之,一句话,想在茫茫磨影中逮住我,不容易! 今天我把大魔界内幕抖搂出来了,已经引起了磨界震动,我自曝于光天化日之下,是因为我本无害人之心,还是我有神秘的护身符?
王程 主任医师 锡山人民医院 胸外科3726人已读 - 精选 肺磨玻璃结节 · 原位腺癌系列之三:变与不变
目前随着低剂量CT胸部体检的普及,人群中越来越多的GGN被发现。越来越多的人被CT诊断为AIS可能,并要求定期随访,因为手术时机未到。所以,越来越多的我AIS,被要求每半年或一年例行检查一次肺CT,然
王程 主任医师 锡山人民医院 胸外科3352人已读 - 精选 肺磨玻璃结节 · 原位腺癌系列之四:开与不开
我AIS,是重度的不典型增生,是处于良性阶段的癌前病变。我和AAH都属于肿瘤的浸润前病变,所以是绝对安全的。当我被放射科医生逮住的时候,就存在一个选择,开刀还是不开。 因为大家意识到我非常懒惰,生长非常慢,而且分化良好。所以现在的医疗界对我越来越宽容,越来越理性。往往是诊断AIS,但是建议随访。病人和家属就困惑了,明明是癌了,为什么还要随访?医生往往要费一番口舌,才能让病人理解。 有的医生会说,这个GGN太小,等长到七八毫米再开。的确,五六毫米的我,确实风险很小,完全可以放着。比如,等到过3~8年后再开,是一样的结果,一样安全可行的,那我的主人这3~8年内没有开,就可以过得很舒服,生活上一点都不受影响。一般十毫米以上的GGN微浸润的概率开始大了。但不绝对,也有二十几毫米的pGGN,仍然考虑AIS前期的。还有的GGN,即使只有五毫米,已经拟诊AIS后期或MIA了,也是会建议手术的。 有的医生会说,这个GGN密度太淡,再养几年看看。一般GGN的CT值在-600多到-700多HU,它细胞增生的程度很低,也就是相当于原位癌前期,不建议手术,避免过度医疗。CT值大于-600左右,也就是-500多HU,相当于原位癌中期,是可以手术,但并不是必须手术,可以继续安心随访。到了大于-500左右,也就是-400多HU,相当于原位癌后期,那就要建议手术了。当然,还要结合其他的一些表现。 有的医生会说,位置不好,太深,继续养着。人左肺有两片肺叶,右肺有三片肺叶,每个肺叶的支气管血管是从肺门开始向肺周边,像一棵树一样不断分支再分支。如果GGN在肺的周边,只需要局部楔形切除,就像树冠摘掉几片枝叶。如果GGN位置再深一点,那就要段切,相当于剪掉一个枝桠。如果长在肺门区,也就是树干那儿,就只能做叶切,把树干锯掉了。这就是为什么同样是AIS,有的人楔切,有的人要叶切;有的人GGN非常小,却要叶切,有的人GGN很大,却只要局部切除。如果AIS非常小,但不巧位置深,只能叶切,那医生就会让你一直随访。等GGN长到一定成度了(甚至可以等发展到MIA了),再做叶切手术。如果过早的叶切,病人的生活质量会早几年受到影响,所以在安全的情况下尽量后延手术是上策。 也有的医生会说,位置不好,建议积极手术。这种情况一般是AIS紧贴着胸膜或者大血管,关系密切,相当于近水楼台,血供有可能更丰富一些,变化有可能更快一些,这就把GGN的风险等级提高了,处理起来需要更积极一点。 有的医生说,你是多发的,先随访吧。一方面是看看哪个GGN更活跃一些,也许有些小的GGN在未来几年反而比大的发展得更快。另一方面多叶多发的术后,对肺功能会有一定影响,所以尽量后延手术时间,前提是保证生命安全的情况下。医生常常会在生命安全与生活质量之间进行抉择与平衡。 有的医生说,您已经80多岁了,非手术疗法是首选。也许等到您百年时,这个GGN也不会犯上作乱。 有的医生说,你目前的心脏病,糖尿病,高血压等等,控制的不好,有手术的风险,你需要把这些内科疾病控制好,再做决定。或者说,你长期吸烟,有慢性肺病,这个肺功能比较差,不适合手术,我们可以选择非手术方法治疗。 有的医生说,如果你心态好,就继续随访。如果很纠结很焦虑,影响了你的正常生活,那就开吧。其实恐惧来自不明,当我的主人对自己的GGN风险有了明确的了解,明白了原位癌AIS不过是处于良性阶段的癌前病变,往往都会安心的。或者发现自己不是个例特例,周围有不少人都有类似的情况,也就不会独怅孤单了。 大家看到了,医生不开刀的理由会很多(太小,太淡,太深,太多,太老,太虚......),但如果建议开刀,那理由只有一个,就是原位癌坐实了,并且(或者)有向微浸润变化的趋势了。 换句话说,就是GGN达到了一定的风险成度了。但这个风险成度不是由大小、密度等单一因素决定的,需要多因素综合判断。所以有的医生在术前影像诊断中,就引入了AIS前期,AIS中期,AIS后期这个概念,其实就是综合了多个因素,取其不同的权重,做出的一个整体的风险评估。比如有的人,当你告诉他是AIS,继续随访,他就会一直想,原位下一步是微浸润,我是不是就要到微浸润了,什么时候到啊,惶惶不可终日。而当你告诉他是AIS前期,他就会想,我的下一步是AIS中期,离MIA还远了,风险不大,安心随访吧,没事儿。虽然这种AIS前中后期的提法在术后的病理诊断中并没有体现,但对缓解病人的焦虑,更精准的术前判定AIS的风险,还是很有帮助、很实用的。
王程 主任医师 锡山人民医院 胸外科5187人已读 - 精选 肺部结节诊治中国专家共识
肺部结节诊治中国专家共识制定者:中华医学会呼吸病学分会肺癌学组 中国肺癌防治联盟专家组肺结节为小的局灶性、类圆形、影像学表现密度增高的阴影,可单发或多发,不伴肺不张、肺门肿大和胸腔积液。孤立性肺结节无
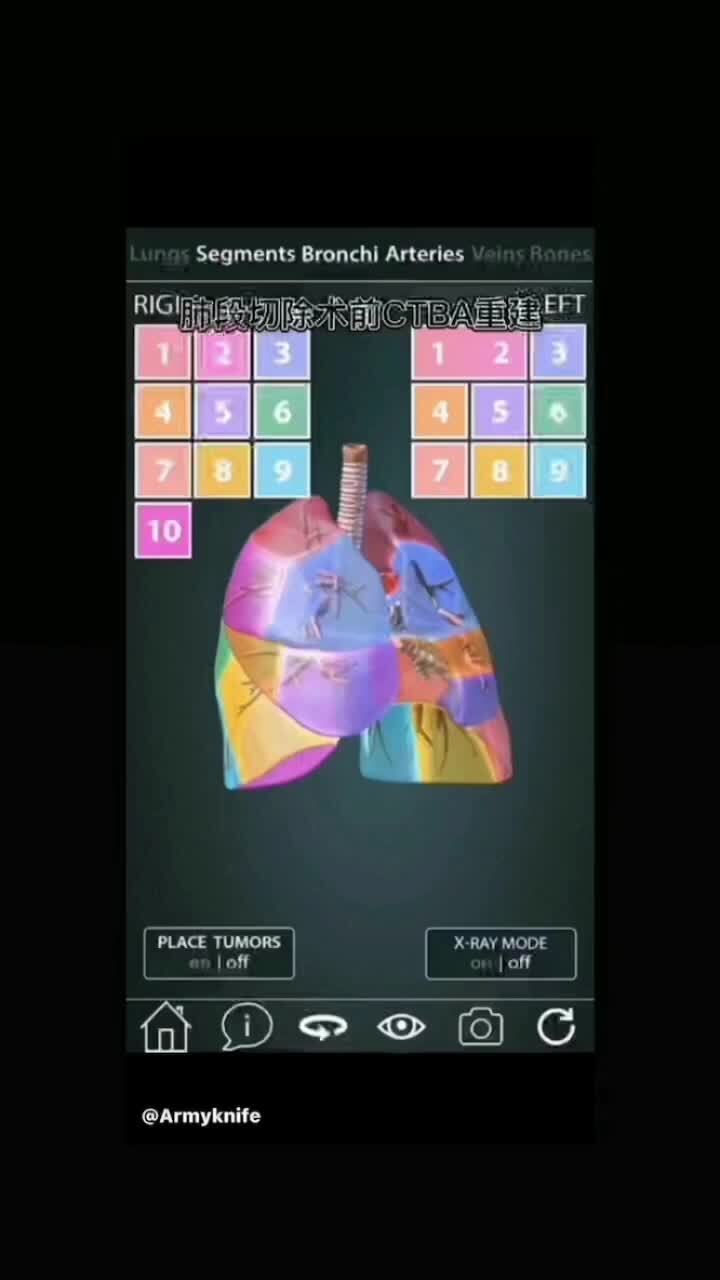
王程 主任医师 锡山人民医院 胸外科2971人已读 - 精选 肺段手术前的三维重建
面对越来越多的早期肺癌,肺段手术是切除中1/3肺内小结节的重要手段,术前的三维重建CTBA尤为重要,手术就好比开车,有了导航,不会走偏和迷路。每个人有18个肺段,其中左肺S7和S8被称为S7+8内前基底段常用的重建软件有Mimics,deepinsight,Vita等等本期视频中使用的软件是Vita和Emory医学院的肺段动画
 王程 主任医师 锡山人民医院 胸外科暂无购买
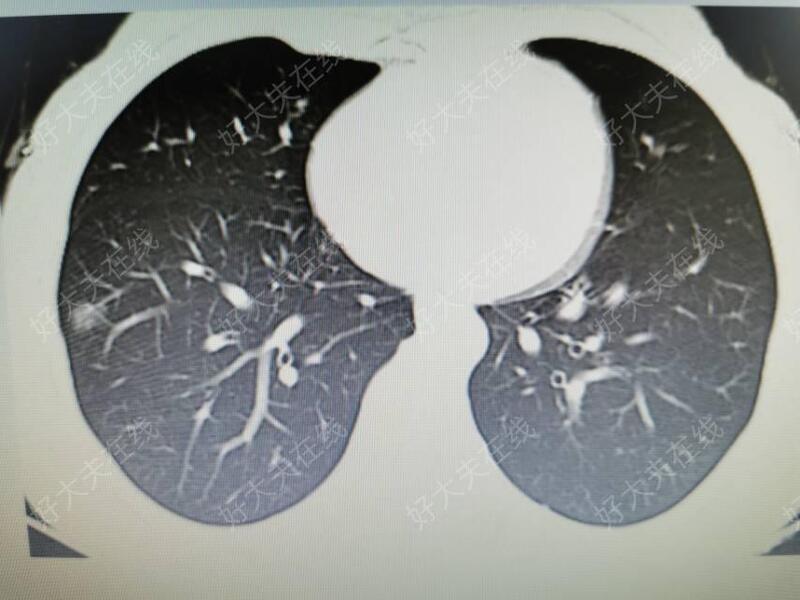
王程 主任医师 锡山人民医院 胸外科暂无购买 - 案例 RS7+8切除
治疗前体检发现右肺下叶S8前基底段小结节病变,临床考虑周围型早期肺Ca可能性大术前免费为患者行CTBA重建治疗后治疗后2天术后第二天复查胸片可见右肺复张良好,无积液积气患者无发热,无气短,无咳嗽,切口疼痛3分
 王程 主任医师 锡山人民医院 胸外科865人已读
王程 主任医师 锡山人民医院 胸外科865人已读